- Подсказки фармацевту: ЛС при атеросклерозе
- Начало начал: классификация
- Фармакология статинов
- Механизм действия
- Побочные эффекты
- О чем предупредить клиента?
- Препараты, ингибирующие всасывание холестерина в кишечнике
- Побочные эффекты
- О чем предупредить клиента?
- Фибраты
- Побочные эффекты
- О чем предупредить клиента?
- Производные никотиновой кислоты
- Побочные эффекты
- О чем предупредить клиента?
- Комбинированная гиполипидемическая терапия
- Комбинированная гиполипидемическая терапия. Преимущества и проблемы
Подсказки фармацевту: ЛС при атеросклерозе
Гиполипидемические препараты: механизм действия, побочные эффекты и особенности приема
Атеросклероз, в основе которого лежит комплекс сложных нарушений метаболизма липидов, — один из важнейших факторов риска развития сосудистых катастроф. Тесно связанная с ним гиперхолестеринемия выявляется более чем у 60 % госпитализированных пациентов в возрасте 30–69 лет [1]. Поэтому препараты, способствующие нормализации липидных параметров, пользуются в аптеках стабильным спросом. По всей вероятности, он будет только расти: ведь средний возраст населения России растет и число больных сердечно-сосудистыми заболеваниями увеличивается. И чтобы качественно проводить фармконсультирование, первостольникам важно помнить, как работают гиполипидемические ЛС, какие побочные эффекты они проявляют и о чем нужно предупредить клиента с соответствующим рецептом.
Начало начал: классификация
В первую очередь вспомним, какие гиполипидемические препараты есть сегодня в ассортименте аптек.
Таблица 1: Гиполипидемические ЛС
| Средства, понижающие содержание в крови преимущественно холестерина (ЛПНП) | ||
| Ингибиторы синтеза холестерина (ингибиторы 3-гидрокси-3-метилглутаргил коэнзим А-редуктазы, или статины) | аторвастатин, ловастатин, питавастатин, правастатин, розувастатин, симвастатин, флувастатин | |
| Ингибиторы всасывания холестерина из кишечника | эзетимиб | |
| Средства, понижающие содержание в крови преимущественно триглицеридов | Производные фиброевой кислоты, или фибраты | гемфиброзил фенофибрат |
| Средства, понижающие содержание в крови холестерина (ЛПНП) и триглицеридов (ЛПОНП) | Кислота никотиновая | |
Гиполипидемические препараты могут обеспечивать нормализацию липидного профиля за счет реализации различных механизмов. Среди них [1, 2]:
- cамый распространенный механизм действия: активация захвата липопротеинов за счет стимуляции ЛПНП-рецепторов, расположенных в печени;
- блокирование синтеза липидов и липопротеинов в печени;
- ингибирование всасывания холестерина и желчных кислот из кишечника;
- активация катаболизма холестерина, в том числе — его превращения в желчные кислоты;
- стимуляция активности фермента, расщепляющего липиды, — липопротеинлипазы эндотелия сосудов;
- блокирование синтеза жирных кислот в печени и их высвобождения из жировой ткани (ингибирование липолиза);
- повышение содержания в крови антиатерогенных ЛПВП.
Рассмотрим подробнее, как работают представители различных подгрупп гиполипидемических препаратов и какие особенности они имеют.
Фармакология статинов
Статины — препараты первой линии для лечения гиперлипидемии, которые выделяются самой высокой липолитической активностью среди всех подгрупп гиполипидемических препаратов [3, 4]. Первые представители статинов были получены из плесневых культур. Речь идет о ловастатине — он был выделен в 1980 году из содержащегося в почве плесневого грибка Aspergillus terreus. В клинической практике ловастатин начал использоваться в 1987 году, положив начало эре самых мощных гиполипидемических средств [5].
Последующие ЛС этой подгруппы имеют полусинтетическое (симвастатин, правастатин) и синтетическое происхождение (флувастатин, аторвастатин, розувастатин).
Механизм действия
Статины снижают синтез холестерина и липопротеинов очень низкой плотности (ЛПОНП) в печени за счет угнетения активности ключевого фермента, участвующего в раннем этапе синтеза холестерина (ГМГ-КоА-редуктазы, — прим. ред.). В результате происходит цепочка изменений [3]:
- в клетках печени снижается уровень холестерина;
- на несколько часов в клетках печени увеличивается синтез холестерина (компенсаторно);
- на несколько суток на мембране гепатоцитов увеличивается количество специфических рецепторов, связывающих ЛПНП и снижающих их концентрацию в крови;
- компенсаторно увеличивается число липопротеиновых рецепторов печени;
- уменьшается концентрация ЛПНП, ЛПОНП, аполипопротеина; в меньшей степени снижается уровень триглицеридов;
- увеличивается содержание ЛПВП.
Важно отметить, что гиполипидемический эффект при приеме статинов проявляется быстро, примерно в течение недели после начала терапии.
Кроме того, для статинов характерны нелипидные плейотропные эффекты, среди которых следует выделить:
- улучшение функции эндотелия сосудов;
- подавление воспалительной активности в сосудистой стенке;
- уменьшение процессов окисления ЛПНП;
- истощение и стабилизация ядра атеросклеротической бляшки;
- ингибирование тромбообразования;
- противовоспалительный эффект.
Статины также оказывают профилактическое действие в отношении сердечно-сосудистых заболеваний. Доказано, что они снижают риск смертности от больших сердечно-сосудистых событий (инфаркт миокарда, инсульт) и развития сердечно-сосудистых заболеваний [4]. Результаты Кокрановского обзора свидетельствуют, что статины снижают риск повторного инсульта [4].
К статинам (как, впрочем, и к гиполипидемическим препаратам других подгрупп) не развивается устойчивость.
Безопасность статинов при беременности не изучалась, поэтому женщинам репродуктивного возраста во время лечения важно использовать эффективную контрацепцию. При лактации статины также противопоказаны [5].
Побочные эффекты
Как правило, статины хорошо переносятся, однако неблагоприятные реакции при их приеме возможны. Среди самых распространенных — диспепсические явления (тошнота, рвота, боль в животе, диарея, снижение аппетита), неврологические (головокружение, раздражительность). На фоне приема статинов может появляться мышечная боль и ассоциированная с ней мышечная слабость: они возникают у 10 % пациентов [4].
Редким серьезным побочным эффектом статинов является разрушение мышечной ткани — рабдомиолиз. Он, как правило, проявляется при комбинации неблагоприятных факторов, например, приеме статинов на фоне применения иммунодепрессантов [4].
О чем предупредить клиента?
Статины быстро оказывают гиполипидемическое действие, однако, даже если анализы демонстрируют нормализацию уровня липидов, отменять препараты без рекомендации врача нельзя. При их отмене уровень липидов часто вновь повышается. Препараты применяют длительно, иногда пожизненно.
Препараты, ингибирующие всасывание холестерина в кишечнике
Первым и пока единственным лекарственным средством этой подгруппы стал эзетимиб. Он работает в основном в ворсинчатом эпителии щеточной каймы тонкой кишки.
Механизм действия основан на ингибировании транспортера холестерина в энтероцитах кишечника. Это обеспечивает снижение всасывания холестерина примерно на 50 %. Также уменьшается уровень ЛПНП и ЛПОНП на 20–25 % и незначительно повышается содержание ЛПВП.
Максимальное действие препарата развивается через 2 недели. При монотерапии в стандартной дозе 10 мг в сутки эзетимиб обеспечивает снижение концентрации ЛПНП не более чем на 17–18 %, поэтому чаще его применяют в комбинации со статинами [3].
Побочные эффекты
Как правило, эзетимиб хорошо переносится. В редких случаях он может вызывать изменение уровня ферментов печени, а также боли в спине, артралгию, слабость [1, 3].
О чем предупредить клиента?
Если врач выписал комбинацию эзетимиба и статинов, важно придерживаться рекомендаций и принимать оба препарата, чтобы достичь оптимального гиполипидемического эффекта.
Фибраты
Фибраты — первые эффективные гипотриглицеридемические препараты, которые начали применять для лечения атеросклероза. Выделяют два поколения этой подгруппы: к первому относится клофибрат, который в настоящее время не зарегистрирован из‑за низкого профиля безопасности. Появились данные, что на фоне длительного применения клофибрата увеличивается смертность, не связанная с сердечно-сосудистыми заболеваниями, а также повышается вероятность развития опухолей пищеварительного тракта и печени [1].
Сегодня применяются только фибраты второго поколения, имеющие благоприятный профиль безопасности: фенофибрат, безафибрат, ципрофибрат и гемфиброзил.
По эффективности все фибраты второго поколения сходны, а вот по фармакокинетике препараты различаются. Наиболее длительно действует фенофибрат (20–25 часов) и ципрофибрат (более 48 часов) [1]. При этом максимальный клинический эффект развивается только спустя несколько недель применения. Так, для гемфиброзила этот показатель составляет не менее 4 недель.
Механизм действия фибратов до сих пор остается не до конца ясным [5]. Исследования последних лет свидетельствуют, что многие их эффекты связаны со взаимодействием с рецепторами, активируемыми пероксисомными пролифераторами (PPAR). Они играют существенную роль в регуляции транскрипции генов. Фибраты связываются с PPAR, которые экспрессируются в первую очередь в печени и бурой жировой ткани, и, предположительно, за счет PPAR-опосредованной стимуляции окисления жирных кислот, обеспечивают [4]:
- снижение уровня триглицеридов на 20–50 % — это класс-эффект фибратов;
- снижение уровня ЛПОНП, ЛПНП;
- ингибирование синтеза холестерина, что приводит к снижению его уровня в среднем на 10–15 %;
- увеличение концентрации ЛПВП (при длительном применении).
На фоне приема фибратов также уплотняются атеросклеротические бляшки в стенке сосудов, что приводит к увеличению их просвета. Кроме того, препараты этой группы оказывают антиагрегантное действие.
Фибраты назначаются длительно, как правило, на протяжении нескольких лет.
Побочные эффекты
Нежелательные реакции при приеме фибратов развиваются в 2–15 % случаев. Чаще всего возникают диспепсические расстройства — тошнота, диарея; кожные реакции (сыпь). Реже появляются сонливость, нарушение оттока желчи, миозит.
О чем предупредить клиента?
Фибраты лучше применять утром во время еды, поскольку синтез липопротеидов, богатых триглицеридами, интенсивнее происходит именно в утренние часы.
Производные никотиновой кислоты
Ниацин, или никотиновая кислота, — один из самых «заслуженных» препаратов, который используется для лечения гиперлипидемии с 1955 года [6]. Она действует только после превращения в организме в никотинамид и последующего связывания с коэнзимами кодегидразой I и кодегидрозой II, которые переносят водород.
Отличительные действия никотиновой кислоты по сравнению с другими гиполипидемическими препаратами — способность выраженно повышать уровень ЛПВП, а также вазодилатирующий эффект.
Гиполипидемическое действие ниацина требует более высоких доз, чем необходимо для проявления витаминного эффекта. В среднем доза никотиновой кислоты как гиполипидемического средства в 100 раз выше, чем в качестве витамина [1].
Механизм действия основан на ингибировании липолиза триглицеридов в жировой ткани. Никотиновая кислота уменьшает синтез ЛПОНП, снижает уровень общего холестерина, ЛПНП, триглицеридов и повышает содержание ЛПВП на 15–30 %. Препарат также обладает антиатерогенными свойствами [5].
Наряду с гиполипидемическим эффектом никотиновая кислота расширяет мелкие сосуды (в том числе сосуды головного мозга), улучшает микроциркуляцию, оказывает слабое антикоагулянтное действие.
Уровень триглицеридов начинает снижаться уже через 1–4 дня после начала приема никотиновой кислоты, в то время как содержание холестерина падает на 5–7 день применения препарата.
Побочные эффекты
Наряду с довольно мощными гиполипидемическими свойствами никотиновая кислота выделяется плохой переносимостью. До 40 % пациентов отказываются от ее приема из‑за побочных эффектов [6]. Одним из побочных эффектов, связанных с низким комплаенсом, является ощущение жара и приливов, обусловленное выбросом простагландинов. Этот эффект может быть снижен за счет постепенного титрования дозы и назначения ацетилсалициловой кислоты в дозе 250 мг за полчаса до приема никотиновой кислоты.
На фоне применения высоких доз никотиновой кислоты (как правило, составляющих 2–6 г в сутки) возможно появление кожного зуда и диспепсии — рвоты, диареи. Существует вероятность образования пептической язвы желудка, нарушения функции печени, повышения уровня глюкозы и мочевой кислоты в крови. Из-за возможного развития гиперурикемии никотиновая кислота противопоказана при подагре. Ее также не рекомендуют применять при сахарном диабете и метаболическом синдроме [1, 3].
Ввиду не очень хорошей переносимости никотиновой кислоты были синтезированы ее производные, имеющие более высокий профиль безопасности. Одним из самых назначаемых стал ксантинола никотинат.
О чем предупредить клиента?
Никотиновая кислота за счет вазодилатирующего действия может потенцировать эффект гипотензивных препаратов и приводить к внезапному снижению артериального давления, поэтому применять ее на фоне антигипертензивной терапии нужно осторожно, после консультации с врачом [7].
Никотиновую кислоту рекомендуют принимать во время еды.
Комбинированная гиполипидемическая терапия
В некоторых случаях врачи назначают комбинацию гиполипидемических препаратов с разным механизмом действия. Самое распространенное показание — тяжелая гиперлипидемия. Чаще всего в комплексе применяют фибраты со статинами. Никотиновую кислоту с другими гиперлипидемическими средствами комбинируют очень осторожно, под контролем врача [6].
При неэффективности двухкомпонентной схемы лечения могут применяться сразу три препарата, например, статины, ингибиторы всасывания холестерина и никотиновая кислота [3].
- Харкевич Д.А. Фармакология. 10-е изд. М.: ГЭОТАР-Медиа, 2010. – 908 с.
- Morris Brown, Peter Bennett. Clinical Pharmacology 11th Edition, 2012.
- Клиническая фармакология и фармакотерапия: учебник. – 3-е изд., доп. и перераб. / под ред. В.Г. Кукеса, А.К. Стародубцева. – М.: ГЭОТАР-Медиа, 2012. – 832 с.
- Bardal S. K., Waechter J. E., Martin D. S. Applied pharmacology. – Elsevier Health Sciences, 2011.
- Goodman and Gilman’s The Pharmacological Basis of Therapeutics, Twelfth Edition
- Джанашия П.Х. и соавт. Медикаментозная гиполипидемическая терапия. Medi.ru URL: https://medi.ru/info/3448/ (дата обращения 29.05.2020).
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Источник
Комбинированная гиполипидемическая терапия. Преимущества и проблемы
Цель обзора: Представить данные литературы по комбинированной гиполипидемической терапии с позиции эффективности, безопасности, влияния на прогноз и лекарственных взаимодействий.
Основные положения: В обзоре представлены данные доказательной медицины по лечению гиперлипидемии, современные подходы к проведению комбинированной гиполипидемической терапии, ее преимущества и ограничения. Проблема комбинированной гиполипидемической терапии рассмотрена не только с позиции эффективности и безопасности, но и лекарственных взаимодействий. Описаны основные классы гиполипидемических препаратов и наиболее часто используемые комбинации. Приведены данные о перспективной комбинации статинов с препаратами уросодезоксихолевой кислоты, позволяющей повысить эффективность и безопасность терапии статинами у пациентов с «скомпрометированной» печенью.
Заключение: Представленные данные свидетельствуют как о наличии доказанных и потенциально возможных положительных эффектах комбинированной гиполипидемической терапии, так и существовании определенных ограничений, связанных как с отсутствием убедительных доказательств способности улучшать прогноз жизни больных для ряда гиполипидемических препаратов и их комбинаций, а так же риском развития нежелательных явлений, связанных с лекарственными взаимодействиям при полипрагмазии. В свете последнего, комбинация статинов с урсодезоксихолевой кислотой имеет большое будущее.
Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смертности населения во всем мире. Основные приоритеты в первичной и вторичной профилактике ССЗ базируются на диагностике и адекватной немедикаментозной и медикаментозной профилактике, в том числе коррекции факторов риска (ФР), таких как низкая физическая активность, ожирение, артериальная гипертония, липидные нарушения. За счет воздействия на ФР можно снизить риск развития инфаркта миокарда, инсульта, сердечной и почечной недостаточности [1].
Анализ большого числа эпидемиологических исследований, рассматривающих связь липидных факторов с атеросклерозом и атеросклероз-ассоциированными заболеваниями, позволяет считать убедительными с позиций доказательной медицины, что высокие уровни ХС ЛНП (а также apoВ), увеличение числа мелких плотных частиц ЛНП и низкие значения ХС ЛВП (apoА1) являются тремя принципиальными детерминантами высокого риска развития атеросклероза и связанных с ним осложнений. При этом степень риска увеличивается, если к повышению ХС ЛНП и низким уровням ХС ЛВП присоединяется гипертриглицеридемия [2]. Данная взаимосвязь была установлена в ряде крупных проспективных эпидемиологических исследований, таких как MRFIT, Framingam study, Coronary Primary Prevention Trial, Lipid Research Clinic и др. 5. По данным Р.Г. Оганова, представленным в докладе Всемирной Организации Здравоохранения в 2002, среди 7 ведущих факторов риска вклад гиперхолестеринемии (ГХС) в преждевременную смерть населения России составляет 23%, а в потерянные годы здоровой жизни — 12 % [8].
В Европейских рекомендациях по профилактике ССЗ [1] и в третьем докладе Американской образовательной программы по контролю холестерина (NCEP ATP III, 2001) [9] акцентировано внимание врачей общей практики на необходимость жесткого контроля наиболее атерогенной фракции — ХС ЛНП. Было показано, что снижение ХС ЛНП на 1% уменьшает риск ИБС на 1%. Повышение же уровней ХС ЛВП на 1% снижает риск ИБС на 3%.
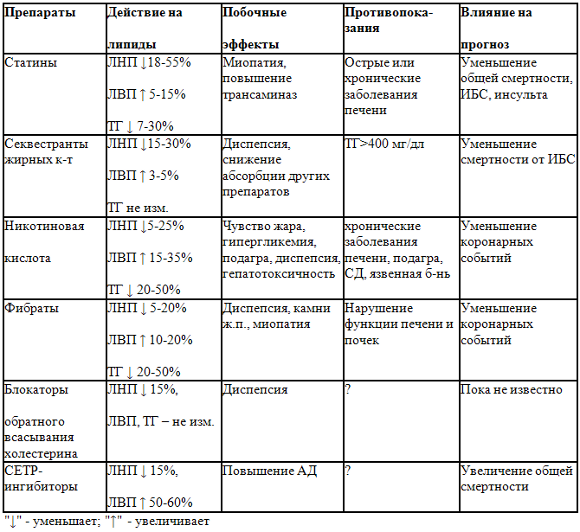
В большинстве случаев достичь целевого уровня ХС ЛПНП и ТГ с помощью только немедикаментозного воздействия (гиполипидемической диеты и увеличения физической активности) не удается и требуется назначение гиполипидемической терапии. Существует четыре основных класса гиполипидемических препаратов с доказанной в ходе рандомизированных проспективных исследований способностью улучшать прогноз больных с гиперлипидемией: ингибиторы ГМК-КоА-редуктазы (статины), секвестранты желчных кислот, никотиновая кислота и фибраты. Влияние появившихся в последние годы новых классов гиполипидемических препаратов, таких как ингибиторы обратного всасывания холестерина в кишечнике – эзетимиб и CETP ингибиторы находится в стадии изучения. Поэтому их место в ряду гиполипидемических препаратов недостаточно определено (табл. 1).
Таблица 1. Характеристика основных классов гиполипидемических препаратов
Основной задачей лечения пациентов с гиперлипидемией является снижение уровня ХС ЛПНП с целью уменьшения риска возникновения ИБС (первичная профилактика) или ее осложнений (вторичная профилактика). При этом желательна также нормализация уровня ТГ, поскольку гипертриглицеридемия является одним из факторов риска ИБС (хотя и менее значимым, чем гиперхолестеринемия). В связи с этим одним из важных факторов при выборе гиполипидемических препаратов является их влияние на уровень ТГ [2].
Статины и секвестранты желчных кислот обладают в основном холестeринснижающим эффектом, фибраты преимущественно уменьшают гипертриглицеридемию, а никотиновая кислота снижает как уровень ХС, так и ТГ (табл. 1). Секвестранты желчных кислот, которые не только не снижают уровень ТГ, но могут даже значительно повысить его, не назначают при превышении верхней границы нормы ТГ (200 мг/дл). Никотиновая кислота снижает как уровень ХС, так и ТГ. Наиболее выраженной способностью корригировать гипертриглицеридемию обладают фибраты, однако их холестеринснижающий эффект уступает действию других классов гиполипидемических препаратов. Наиболее узкими показаниями к назначению характеризуются секвестранты желчных кислот, которые рекомендуются исключительно больным со IIа типом ГЛП, встречающимся не более чем у 10% всех больных с ГЛП. Статины показаны больным как со IIа, так и со IIв типами ГЛП, составляющим не менее половины всех пациентов с ГЛП. Статины понижают уровень ТГ в умеренной степени, в связи с чем их не назначают в виде монотерапии больным с выраженной гипертриглицеридемией (>400 мг/дл).
Никотиновую кислоту можно назначать больным с любыми типами ГЛП. Фибраты предназначены в основном для коррекции ГЛП IIа типа и крайне редко встречающейся ГЛП III типа. Назначение медикаментозной гиполипидемической терапии при часто встречающейся изолированной гипертриглицеридемии (ГЛП IV типа) в соответствии с современными установками рекомендуется лишь пациентам с очень высоким уровнем ТГ (>1000 мг/дл) с целью снижения риска развития острого панкреатита, а не ИБС [2]
Статины являются наиболее эффективной группой гиполипидемических препаратов, которые радикально изменили подход к профилактике ИБС и ее осложнений, оттеснив на второй план старые гиполипидемические средства — никотиновую кислоту, фибраты и анионообменные смолы. Гиполипидемическая эффективность статинов связана со снижением уровня общего холестерина за счет ХС-ЛНП. Действие статинов на уровень ХС-ЛНП является доза-зависимым и носит экспоненциальный характер. Каждое удвоение дозы статина приводит к дополнительному снижению уровня ХС-ЛНП на 6% («правило шести»). Влияние статинов на уровни ТГ и ХС-ЛВП зависит от исходных значений этих липидов и не является доза-зависимой. Применение статинов при умеренной гипертриглицеридемии обосновано, если их уровень не превышает 4,5 ммоль/л. Влияние статинов на уровень ХС-ЛВП не до конца изучено. Помимо собственно гиполипидемического действия статины имеют ряд плейотропных эффектов (снижение активности медиаторов воспаления в атеросклеротической бляшке и уровня С – реактивного белка, иммуномодулирующее действие).
Результаты крупных контролируемых клинических исследований с «твердыми» конечными точками, доказавшие способность терапии статинами снижать заболеваемость и смертность от ССЗ, позволили существенно увеличить назначение этих препаратов в группах очень высокого и высокого риска, а последние пересмотры американских и европейских рекомендаций по диагностике и лечению ИБС привели к снижению целевых уровней ХС-ЛПНП у лиц очень высокого риска и расширению показаний к назначению гиполипидемической терапии, в первую очередь статинов, у больных с ОКС, АГ, сахарным диабетом 2 типа и метаболическим синдромом, у лиц, перенесших ТИА или инсульт, у пожилых больных и т.д. [1, 10]. Вместе с тем, по данным наблюдательных исследований REALITY, EUROASPIRE II- III, даже при возросшей частите назначения статинов в странах Западной Европы (ср. процент назначения статинов 80-90%), достижение целевых уровней ХС-ЛПНП остается на уровне 40%, что не позволяет в полной мере использовать возможности гиполипидемической терапии снижать СС смертность [11, 12].
Как и при приеме любых лекарственных средств сопряжено с риском развития нежелательных явлений. По данным клинических исследований, терапия статинами представляет низкий, но реальный риск миопатии (невыраженные мышечные нарушения, включая повышение уровня КФК) и рабдомиолиза (серьезное состояние, которое помимо повышения КФК ассоциируется с миоглобинурией и другими серьезными нарушениями) [13]. Вероятность развития миопатии и рабдомиолиза увеличивается с увеличением дозы статина. Миотоксичность является класс-эффектом статинов и риск увеличивается с повышением дозы статина. К факторам, которые увеличивают риск статин-индуцированной миопатии относятся пожилой возраст, женский пол, почечная недостаточность, печеночная дисфункция, гипотиреоз, диета (грейпфрутовый сок), высокая биодоступность статинов, системная экспозиция, липофильность, низкая связываемость с белками плазмы, взаимодействие с препаратами метаболизирующимися с помощью CYP 450 3A4, в том числе гемфиброзилом 15. Причиной повышения активности КК могут служить повреждения скелетной мускулатуры (интенсивная физическая нагрузка накануне, внутримышечные инъекции, полимиозит, мышечные дистрофии, травмы, операции), поражения миокарда (ИМ, миокардит), гипотиреоз, застойная сердечная недостаточность.
При терапии статинами существует доза-зависимый риск повышения активности АСТ и АЛТ, однако даже при высоких дозах это бывает очень редко [17]. По данным мета-анализа, повышение уровня трансаминаз на терапии статинами сравнимо с плацебо. Повышение уровня билирубина – более объективный показатель повреждения печении на терапии статинами, чем гиперферментемия. При назначении статинов необходимо периодически контролировать параметры липидного спектра и активность ферментов АСТ, АЛТ, КФК. При повышении активности трансаминаз печени более 3 ВГН необходимо повторить анализ крови и исключить такие причины гиперферментемии как прием алкоголя накануне, холелитиаз, хронический гепатит или другие первичные и вторичные заболевания печени. По данным Law M et al (2006), повышение активности АСТ/АЛТ более 3 ВПН (180000 пациентов, 21 крупное исследование) при 2-х последовательных измерениях составило 70 случаев (0,038%) [18]. По заключению экспертов NLA, при исходно повышенной активности печеночных тестов, а также при хронических заболеваниях печени, включая неалкогольный стеатогепатит, статины могут применяться без повышенного риска повреждения печени. Лишь декомпенсированный цирроз, острая печеночная недостаточность и активные заболевания печени (гепатиты) являются абсолютным противопоказанием для лечения статинами [19].
Применение статинов при неалкогольной жировой болезни печени (НАЖБП).
НАЖБП часто встречается у пациентов с гиперлипидемией и протекает в двух формах – стеатоза печени (или жировой дистрофии печени) и неалкогольного стеатогепатита (со стойкой гиперферментемией). Причина накопления жира в печени — избыточное поступление в нее СЖК из тонкой кишки или жировой ткани либо их активный синтез непосредственно в гепатоцитах. Следствием это процесса является чрезмерное образование в печени ЛОНП. Особая роль в патогенезе жировой болезни печени принадлежит ожирению, СД 2 типа и нарушениям липидного обмена. Атерогенная ГЛП выявляется у 50-80% больных с НАЖБП и обычно заключается в выраженной ГТГ и повышении уровня ХС ЛОНП, а также снижении концентрации антиатерогенного ХС ЛПВП.
НАЖБП в 2003г Американской ассоциацией клинических эндокринологов признана одним из компонентов метаболического синдрома, при котором резко повышается риск развития ИБС, поэтому у данной категории пациентов требуется проведение гиполипидемической терапии [20]. Многие пациенты с ГЛП с жировым гепатозом получают терапию статинами без побочных эффектов [17]. В ряде исследований отмечено, что статины могут даже улучшить гистологию печени у пациентов с неалкогольным стеатогепатитом [17,21]. Согласно последним Российским рекомендациям по «Диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза» пациентам высокого и очень высокого риска развития ССО со «скомпрометированной» печенью (сопутствующими заболеваниями печени и умеренной гиперферментемией) может быть рекомендована комбинированная гиполипидемическая терапия с гепатопротекторами, в том числе урсодезоксихолевой кислотой, позволяющая достичь большего гиполипидемического эффекта при хорошей переносимости лечения (более подробно данная комбинация будет рассмотрена ниже) [2].
Лечение фибратами приводит к существенному снижению уровня ТГ на 20-50% от исходного уровня и повышению уровня ХС-ЛВП на 10-20% [22]. Фибраты существенно снижают степень постпрандиальной («послеобеденной») дислипидемии. По результатам мета-анализа клинических 40 исследований с фибратами (18500 пациентов), в монотерапии этими лекарствами можно ожидать среднее снижение уровня общего ХС примерно на 8%, ТГ – на 30%, и повышение уровня ХС-ЛВП на 10% [23]. Фибраты обычно хорошо переносятся. Наиболее существенным побочным эффектом клофибрата является повышение литогенности желчи и увеличение заболеваемости желчнокаменной болезнью, в связи с чем его практически перестали применять. Повышение риска желчнокаменной болезни при терапии гемфиброзилом, безафибратом, ципрофибратом и фенофибратом не доказано, но такую возможность исключить нельзя. Фибраты должны использоваться с осторожностью у лиц с ХПН. Фибраты потенцируют действие антикоагулянтов и могут потенцировать действие гипогликемических средств. Дополнительная осторожность необходима при комбинированной терапии фибратов со статинами. Исключение составляет фенофибрат, в исследованиях FIELD и SAFARI его комбинация с симвастатином не вызывала большее число побочных эффектов, чем монотерапия симвастатином в группе плацебо, что связано с различным микросомальным метаболизмом фенофибрата и статинов [24,25]. Установлено, что гемфиброзил при совместном применении увеличивает концентрацию всех статинов, за исключением флувастатина. Риск миопатии/рабдомиолиза при комбинации гемфиброзила со статинами примерно в 20 раз выше, чем при использовании фенофибрата. Гемфиброзил также повышает концентрацию таких препаратов, как пиоглитазон, розиглитазон, производных сульфанилмочевины. Фибраты являются препаратами выбора у больных с редко встречающейся ГЛП III типа, а также с ГЛП IV типа с высоким уровнем ТТ. При ГЛП IIа и IIв типов их рассматривают в качестве резервной группы препаратов.
В настоящее время нет данных, которые позволили бы утверждать, что длительная терапия фибратами приводит к увеличению выживаемости больных ИБС (за исключением селективной группы больных с сахарным диабетом) или пациентов из группы повышенного риска ее развития.
Никотиновая кислота (НК)
Как и секвестранты желчных кислот, НК является традиционным гиполипидемическим препаратом и применяется около 35 лет. Их объединяет и высокая частота побочных эффектов. Механизм действия НК заключается в угнетении синтеза в печени ЛПОНП, а также в уменьшении высвобождения из адипоцитов свободных жирных кислот, в результате чего вторично происходит уменьшение образования ЛПНП. Наиболее выраженное влияние НК оказывает на содержание ТГ, которое уменьшается на 20-50%, снижение уровня ОХС менее выражено (10-25%). Особенностью НК является ее способность повышать уровень ХС ЛПВП на 15-30%.
Обычный терапевтический диапазон доз НК составляет от 1,5 до 3 г, однако назначению НК в терапевтических дозах препятствует ее сосудорасширяющий эффект, проявляющийся гиперемией лица, головной болью, кожным зудом, тахикардией. Вазодилатирующий эффект НК уменьшается при ее приеме во время еды, а также в сочетании с небольшими дозами аспирина, что рекомендуют использовать на практике.
Следует учитывать, что прием НК может потенцировать эффект гипотензивных препаратов, а так же нередко вызывает диспепсию и может привести к обострению язвенной болезни, повышению уровня мочевой кислоты и обострению подагры, к гипергликемии и токсическому поражению печени.
Эффективность НК при вторичной профилактике ИБС достаточно хорошо изучена. Так в известном рандомизированном контролируемом исследовании — CDP, терапия НК в дозе 3 г в сутки в течение 5 лет сопровождалась снижением уровня ХС на 10%, ТГ — на 26% и привела к статистически значимому снижению заболеваемости нефатальным инфарктом миокарда (ИМ) на 27% по сравнению с группой больных, принимавших плацебо, причем спустя 15 лет после окончания данного исследования в группе лиц, принимавших НК, зарегистрирован более низкий уровень смертности [26].
Таким образом, НК является эффективным гиполипидемическим препаратом, широкому применению которого препятствуют высокая частота симптоматических побочных эффектов, риск возникновения органотоксических эффектов (в особенности гепатотоксичность).
Ингибиторы абсорбции ХС в кишечнике. В РФ зарегистрирован пока один препарат из класса – Эзетимиб. Эффект эзетимиба заключается в выраженном ингибировании абсорбции пищевого и билиарного ХС через ворсинчатый эпителий тонкого кишечника. Эзетимиб не катаболизируется через цитохром P450, 1A1, 2D6, 2C8, 2C9 и 3A4, поэтому нет оснований опасаться взаимодействий «лекарство-лекарство» для многих препаратов, являющихся ингибиторами данных цитохромов. Это касается статинов (аторва-, симва-, права-, лова- и розувастатин), а также оральных контрацептивов, варфарина, дигоксина или циметидина.
В виде монотерапии в дозе 5 мг в сутки эзетимиб снижает уровень ХС-ЛНП на 15,7%, в обычной терапевтической дозе 10 мг в сутки – на 18,5% и оказывает минимальный эффект на уровень Тг –снижение на 6-8% и на уровень ХС-ЛВП +2-4% [2].
Комбинированная гиполипидемическая терапия
Одной из основных проблем в улучшении контроля гиперлипидемии как в Западной, так и в Восточной Европе является низкая приверженность пациентов к лечению как из-за недопонимания больными и врачами необходимости гиполипидемической терапии, так и опасения развития побочных эффектов. В Российской Федерации ситуация с частотой назначения терапии статинами, одного их основных классов препаратов для лечения атеросклероза, и ее эффективностью, далека от оптимальной. В связи с этим, повышение распространенности и эффективности гиполипидемической терапии за счет использования рациональных комбинаций представляется весьма актуальным.
Обычно комбинированная гиполипидемическая терапия проводится при выраженных гиперлипидемиях, когда монотерапия не позволяет достичь целевых значений уровня ХС-ЛНП или Тг. Cочетание относительно небольших доз двух препаратов с различным механизмом действия не только оказывается более эффективным, но и лучше переносится, чем прием высоких доз одного препарата. Комбинированная терапия может нивелировать потенциально неблагоприятное влияние монотерапии некоторыми препаратами на показатели липидного спектра. Например, у больных со IIв типом ГЛП фибраты, нормализуя уровень ТГ и ХС ЛПВП, могут повысить содержание ХC ЛПНП. При сочетании в данной ситуации фибратов с никотиновой кислотой или со статинами этот нежелательный эффект не возникает. При использовании рациональных комбинаций можно ожидать [2]:
1) Оптимизации текущей гиполипидемической монотерапии для получения дальнейшего эффекта в снижении уровня общего ХС и уровня ХС-ЛНП;
2) Усиление эффекта по снижению триглицеридов у лиц с комбинированной ГЛП и выраженной гипертриглицеридемией I, IV и V типов;
3) Уменьшение или устранение степени выраженности побочных эффектов, которые возникают при монотерапией гиполипидемическими препаратами в высоких дозах.
4) Оптимизация гиполипидемической терапии по категории стоимость/ эффективность.
При недостаточной эффективности сочетания двух гиполипидемических препаратов в наиболее тяжелых, рефракторных случаях приходится прибегать к комбинации трех препаратов, например, статинов с секвестрантами желчных кислот и никотиновой кислотой. Такая тактика может обеспечить успех, например, у больных с гетерозиготной семейной ГЛП.
Помимо ожидаемой пользы, следует учитывать и возможный риск развития нежелательных реакций при использовании комбинации нескольких гиполипидемических препаратов. Например классическое сочетание никотиновой кислоты с анионообменными смолами весьма эффективно, но характеризуется, как и монотерапия данными препаратами, достаточно высокой частотой побочных явлений.
Следует иметь в виду, что при применении комбинаций гиполипидемических препаратов значительно возрастает риск токсических побочных реакций, что требует соблюдения соответствующих мер предосторожности. Терапия статинами в сочетании с фибратами связана с риском развития миопатии, а совместный прием статинов и никотиновой кислоты — с увеличением риска миопатии и поражений печени.
Как повышение эффективности терапии, так и риск токсических реакций обусловлено возможным взаимодействием при одновременном использовании нескольких лекарственных препаратов. Взаимодействие лекарств при комбинированной терапии могут быть фармакодинамическим, когда действие обоих препаратов направлено на одно и то же звено, определяющее клинический эффект, и фармакокинетическим, когда лекарственные вещества взаимодействуют на расстоянии от места приложения их действия, изменяя концентрацию в плазме или тканях. Последствия взаимодействия лекарств при комбинированной терапии могут быть антагонистичными (действие одного препарата противоположно другому) и синергичными (однонаправленное действие). При синергичном взаимодействии может наблюдаться аддитивное действие (суммирование эффектов) и потенцирование эффектов (один препарат усиливает действие другого). Итоги взаимодействия могут быть благоприятными или неблагоприятными [27].
Значение проблемы лекарственного взаимодействия в кардиологии определяется вынужденной полипрагмазией в лечении сердечно-сосудистых заболеваний (ССЗ). Так при приеме одновременно до 5 препаратов частота развития НЯ составляет 4%, от 6 до 11 – 10%, от 11 до 15 – 28% [28]. Лекарственные взаимодействия доказаны для целого ряда препаратов, применяемых в кардиологии: фелодипин, нифедипин, верапамил, варфарин, атенолол. В случае сочетания статинов с указанными препаратами назначают минимальную дозу статинов и не реже 1 раза в месяц контролируют уровень печеночных ферментов и КФК в крови.
В гиполипидемической терапии обосновано использование следующих комбинаций:
1. Статины + фибраты
2. Статины + эзетимиб
3. Статины + ниацин
4. Статины + секвестранты желчных кислот
5. Фибраты + эзетимиб
6. Фибраты + ниацин
7. Ниацин + секвестранты желчных кислот
8. Статины + урсодезоксихолевая кислота?
Комбинация статины + фибраты
Комбинированная терапия статинами и фибратами – одна из наиболее эффективных мер контроля липидов при выраженной гипертриглицеридемии [2]. Наиболее часто данная комбинация используется в терапии гипериглицеридемии III, IV, V типов для предупреждения приступов острого панкреатита (Miller M, 2000) и при комбинированной ГЛП. Cчитается, что риск острого панкреатита резко возрастает при уровне Тг более 10 ммоль/л. «Точки приложения» при фармакотерапии гипертриглицеридемии при ГЛП I-V типов ограничены: либо механическое удаление ХМ из плазмы крови посредством плазмафереза, либо применение двух — трех препаратов, снижающих продукцию или усиливающих катаболизм триглицерид-богатых частиц (ХМ, липопротеинов очень низкой и промежуточной плотности (ЛОНП и ЛПП).
Результаты рандомизированного клинического исследования SAFARI, в котором использовалась комбинация фенофибрата 200 мг с симвастатином у больных с комбинированной ГЛП и сахарным диабетом 2 типа, показали, что данная комбинация позволяет эффективно и безопасно добиться дополнительного снижения уровней ТГ и ХС ЛПНП по сравнению с монотерапией симвастатином [25]. В группе комбинированной терапии уровень Тг снизился на 43% против 20% в гр. монотерапии симвастатином, а снижение уровня ХС-ЛНП составило 31% против 26% в группе монотерапии симвастатином, соответственно. Серьезных побочных реакций, связанных с лекарственной терапией (симвастатин+фенофибрат) и случаев миопатии и рабдомиолиза отмечено не было.
В плацебо-контролируемом исследовании FIELD (5 лет, пациенты с СД 2 типа и ГЛП) было показано положительное влияние терапии фенофибратом на микроциркуляцию и, как следствие, на частоту развития микрососудистых осложнений СД (достоверное снижение количества ампутаций на 47%, потребности в лазерном лечении диабетической ретинопатии на 30%, микроальбуминурии — на 15% [24].
В литературе есть также сообщения об успешной комбинации розувастатина и фенофибрата [29].
Для успешного проведения комбинированной терапии статинов с фибратами важно учитывать следующие практические моменты:
1) Монотерапия статинами неэффективна, если уровень Тг превышает 5.6 ммоль/л.
2) Во избежание возникновения тяжелых побочных эффектов (миопатии и рабдомиолиз) не рекомендовано сочетание гемфиброзила со статинами, катаболизирующимися через цитохром P450 3A4: ловастатин, симвастатин, аторвастатин.
3) Препараты выбора для комбинированной терапии с точки зрения высокая эффективность/безопасность являются правастатин, флувастатин и розувастатин.
4) С точки зрения фармакокинетики, наиболее выгодными препаратами для комбинированной терапии являются безафибрат и фенофибрат, невыгодными – гемфиброзил и ципрофибрат [2].
Никотиновая кислота и ее производные как в монотерапии, так и в комбинации со статинами – весьма хороший способ эффективного контроля всех «липидной триады» -снижение уровней ОХС, ХС-ЛНП, ТГ и повышение уровня «хорошего» ХС. Комбинация никотиновой кислоты с различными гиполипидемическими препаратами хорошо изучена в нескольких контролируемых исследований по ее оценке влияния на атеросклероз – исследования HATS [30], ARBITER II [31]. В исследовании HATS комбинированная терапия ниацина 2-4 гр с симвастатином 10-20 мг/сут в течении 3 лет позволила снизить риска смерти, ИМ, инсульта или необходимость в операциях реваскуляризации. В исследование ARBITER II ниацин замедленного высвобождения 1000 мг, добавленный к терапии статинами в течение 1 года привел у повышению уровня ХС-ЛВП на 46% и замедлению прогрессирования атеросклероза по показателю толщина комплекса интима-медия (ТКИМ). Однако использование этой комбинации препаратов также связано с повышенным риском миопатий и рабдомиолиза.
В ряде клинических исследований была доказана способность комбинации эзетимиба со статинами значительно повышать эффективность гиполипидемической терапии и достижение целевых значений ХСЛПНП [32]. В целом, добавление эзетимиба к текущей терапии статинами позволяет получить дополнительное снижение уровня ХС-ЛНП на 25-30%, что сопоставимо с монотерапией высокими дозами статинов. Однако несмотря на выраженное снижение уровня атерогенных липопротеидов, эзетимиб ни в виде монотерапии, ни в комбинации со статинами не снижал риск развития ССО и смертность от них (исследования ENHANCE, SEAS, IMPROVE-IT) 34. Таким образом, эзетимиб может быть рекомендован в монотерапии для лечения больных с семейной гетерозиготной ГЛП у пациентов, которые не переносят лечение статинами или имели в анамнезе побочные эффекты при их применении, а так же в комбинированной терапии со статинами у больных с семейной гетерозиготной ГЛП если уровень ХС-ЛНП остается высоким (более 2,0 ммоль/л) на фоне максимальных доз статинов высоких доз статинов (симвастатин, аторвастатин 80 мг/сут.) или отмечается плохая переносимость высоких доз статинов [2].
Статины + секвестранты желчных кислот
Комбинация статинов с секвестрантами желчных кислот являлась стандартом в лечении больных с семейными гиперлипидемиями в 80-90е годы прошлого века, поскольку в ряде исследований была доказана способность данной комбинации замедлять развитие коронарного атеросклероза (CLAS I-II, FATS) [36,37]. В среднем за 2 года интенсивной комбинированной терапии удалось добиться регрессии атеросклероза в коронарных артериях у 18% пациентов, в то время как в контрольных группах регрессия встречалась в два раза реже. В настоящее время комбинация секвестранты ЖК со статинами применяется все реже (в комбинации со статинами у больных с высокой ГЛП (ОХС >7-8 ммоль/л). В РФ секвестранты ЖК не зарегистрированы, и после появления ингибитора кишечной абсорбции ХС эзетимиба перспективы применения секвестрантов ЖК в комбинированной терапии ГЛП представляются сомнительными.
К настоящему времени данных по эффективности и безопасности эзетимиба в комбинации с фибратами пока не достаточно. Есть отдельные публикации, где представлены результаты по сравнительной гиполипидемической эффективности Эзетимиб/симвастатина с фенофибратом и плацебо. Комбинация Виторина (Эзетимиб 10/симва 20 мг) с фенофибратом 160 мг позволяет снизить уровень Тг до 50%, ХС-ЛНП- на 45,8%, и повысить уровень ХС-ЛВП на 18,7% [38].
Используется редко из-за повышенного риска развития миопатии, побочного эффекта, характерного для обеих групп препаратов.
Ниацин + секвестранты желчных кислот
Классическое сочетание никотиновой кислоты с анионообменными смолами весьма эффективно, но характеризуется, как и монотерапия данными препаратами, достаточно высокой частотой побочных явлений, в частности диспепсии.
Фибраты + секвестранты желчных кислот
Данная комбинация используется в настоящее время редко из-за проблем с переносимостью, однако ее способность замедлять прогрессирование коронарного атеросклероза была в исследовании USSF SCOR (колестипол 15-30 г+ никотиновая к-та 1.5-7.5 грамм, ловастатин 40-60 грамм) было доказано, что в среднем за 2 года интенсивной комбинированной терапии удалось добиться регрессии в коронарных артериях у 18% пациентов, в то время как в контрольных группах регрессия встречалась в два раза реже. Наоборот, частота прогрессий была больше в контрольной группе, чем у больных, получающих комбинированную терапию ( 44 % и 29 %) соответственно [2].
Статины + урсодезоксихолевая кислота
Как обсуждалось выше, лечение пациентов высокого и очень высокого риска развития ССО со «скомпрометированной» печенью (сопутствующими заболеваниями печени и умеренной гиперферментемией) представляет собой непростую задачу, поскольку врачи ограничены как в выборе гиполипидемических препаратов, так и в используемых дозах. В таких случаях может быть рекомендована комбинированная гиполипидемическая терапия с урсодезоксихолевой кислотой, позволяющая достичь большего гиполипидемического эффекта и улучшить переносимость лечения [2].
Несмотря на сравнительно небольшую длительность использования комбинированной терапии статинами с УДХК у пациентов с гиперхолестеринемией, имеются данные нескольких многоцентровых рандомизированных плацебо-контролируемых исследований, которые подтвердили эффективность и безопасность данной терапии. Так в рандомизированном проспективном исследовании Cabezas Gelabert R с соавт. (2004) была показана эффективность применения комбинированной терапии статинами в низких дозах с УДХК при лечении пациентов с семейной гиперхолестеринемией, которые не отвечали на лечение средними дозами симвастатина или аторвастатина в виде монотерапии [39]. При комбинированной терапии симвастатином 20 мг/сут и УДХК 300 мг/сут в течение 4 месяцев, по сравнению с монотерапией симвастатином в дозе 40 мг/сут, было достигнуто более выраженное снижение уровня ХС-ЛНП (118,8 ±8,6 мг/дл и 154,8 ±12,2 мг/дл; соответственно; p=0,0034). Сходные данные по снижению уровня ХС-ЛНП были получены в этом исследовании в группе пациентов, принимавших аторвастатин 20 мг/сут и УДХК 300 мг/сут, по сравнению с монотерапией аторвастатином в дозе 40 мг/сут (94,6 ±6,1 мг/дл и 138,7 ±9,0 мг/дл; соответственно; p=0,0037).
По данным Laurin (1996) и Holoman (2001), применение УДХК при НАСГ в дозе 10–15 мг/кг в сутки в течение 6 мес и более оказывает положительное влияние на биохимические показатели, ведёт к снижению активности АлАТ, АсАТ, ЩФ, ГГТ, уменьшению выраженности стеатоза и воспаления согласно результатам гистологического исследования ткани печени [19, 20]. [40,41]. После нормализации уровня АсАТ и АлАТ на фоне приёма УДХК больному можно назначить статины. Очевидно, данное направление в лечении атерогенной дислипидемии у больных с НАЖБП при МС имеет большие перспективы. Поскольку наличие множественной патологии у пациентов с МС обусловливает необходимость проведения комплексной терапии, которая должна быть одновременно и безопасной, и эффективной, обосновано совместное применение статинов и УДХК в качестве гиполипидемической терапии у больных с МС.
Применять синтетическую УДХК начали с середины прошлого века как препарат, вызывающий денатурацию желчи и растворение мелких желчных камней. В последующие десятилетия было выявлено положительное влияние УДХК на функциональное состояние печени при многих первичных заболеваниях органа, а также при других болезнях, вызывающих вторичное повреждение паренхимы печени. УДХК – лекарственный препарат плейотропного действия, что выражается в наличии у него холеретического, цитопротективного, иммуномодулирующего, антиапоптотического, литолитического и гипохолестеринемического механизмов действия [42]. Гипохолестеринемический механизм заключается в снижении всасывания холестерина в кишечнике, синтеза холестерина в печени и экскреции холестерина в желчь.
Поскольку, несмотря на относительно доброкачественное течение НАСГ, в половине случаев отмечают прогрессирование патологического процесса и изредка формирование цирроза печени, назначение УДХК у больных ИБС и гиперлипидемией является обоснованным [42,43]. Эффективность применения УДХК при НАСГ у больных ИБС была подтверждена в недавних исследованиях, проведенных в России и Украине 44. Целью исследования Е.Л. Трисветовой и др., 2008г, было выявление возможностей УДХК в достижении цитопротективного и усиления гиполипидемического действия статинов у больных с НАСГ и хронической ИБС. В исследование было включено 24 больных (10 мужчин и 14 женщин, ср. возраст 52,6 ± 4,8 года, индекс массы тела (ИМТ) составлял 28,3 ± 5,4 кг/м2). В исследование не включали больных, имеющих анамнестические данные о факторах риска развития токсического, а также по результатам лабораторных методов исследования и инфекционного поражения печени. Исходно у всех пациентов было выявлено повышение в 1,5-2 раза уровня АСТ, а у 4 и повышение АЛТ при нормальном уровне билирубина в сыворотке крови. Все пациенты принимали антигипертензивные, антитромбоцитарные препараты и лекарственные средства, корригирующие ХСН. Статины в виде аторвастатина в дозе 10 мг/сут. были назначены после включения пациентов в исследование. Половина больных (гр. 1, n=11) получала дополнительно УДХК в дозе 300 мг 2 раза в сут; вторая (n=13) УДХК не получала. При анализе результатов исследования выявлено снижение общего ХС на 9,5%, ТГ на 21% у больных обеих групп. Снижение ЛПНП на 11,2% (p
Источник